“No habrá perdón que valga”. Era 28 de diciembre y la médica general Michele Panduro se refería así a la posibilidad de que pacientes con la Covid-19 muriesen en el departamento de Huánuco por falta de oxígeno al llegar la segunda ola. “Ya son 9 meses que deben haber servido para asegurarse de que todas las ciudades tengan un suministro”, decía desde su cuenta de Twitter.
Pocas semanas después, Huánuco capital pediría oxígeno a gritos. Sería noticia a nivel nacional y las imágenes de familiares clamando por camas de cuidados intensivos (UCI) generarían impotencia.
Con 26 años, Panduro lidera el Comando Covid del Hospital de Tingo María. Viajó de Lima a esa pequeña ciudad, que queda a tres horas en auto de la capital regional, porque faltaban manos para combatir al coronavirus. Comenzó a atender pacientes críticos en setiembre. Recién desde hace un par de semanas lleva la voz de mando en su unidad.
“El primer paciente Covid de la segunda ola que llegó acá [a Tingo María] había pedido su alta voluntaria en Huánuco porque ya no había camas UCI disponibles. Eso fue más o menos pasada Navidad”, cuenta a Sudaca. Recuerda que llegó con su balón de oxígeno a cuestas y fue enviado directamente a ventilación mecánica.
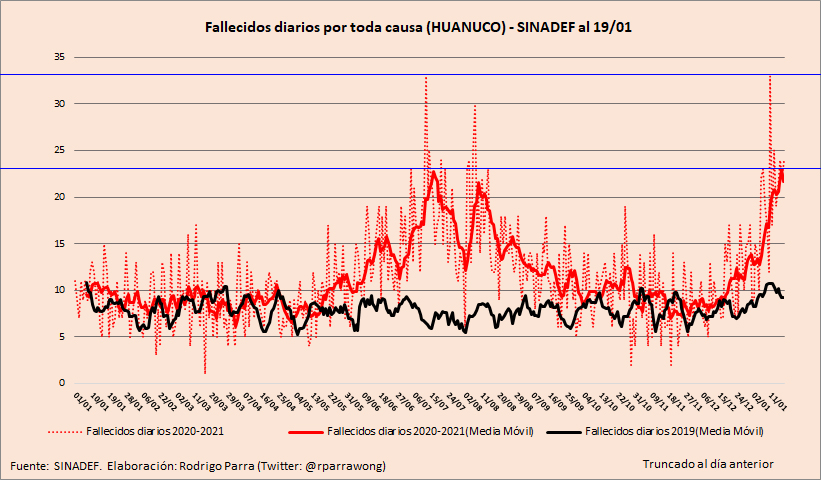
Fue en la última semana del 2020 que Huánuco empezó a colapsar. El ingeniero Rodrigo Parra Wong explicó a Sudaca que la cantidad de fallecidos totales comenzó a subir con mayor notoriedad desde del 7 de diciembre. Él analiza a diario las cifras del Sistema Informático Nacional de Defunciones (Sinadef), una forma más exacta de dimensionar el efecto de la pandemia que las cifras oficiales de fallecidos por la Covid-19.
El 4 de enero, tres de los cuatro médicos intensivistas del Hospital de Contingencia Hermilio Valdizán de EsSalud en Huánuco renunciaron a sus puestos. Alegaron que no les habían estado pagando y que no tienen apoyo especializado para atender a los pacientes críticos.
“El hospital ya no puede atenderlos. Por eso, en la última semana los médicos les han estado sugiriendo a los pacientes que pidan su alta voluntaria para buscar atención en el Hospital de Tingo María [que corresponde al Ministerio de Salud]”, declaró a RPP el médico renunciante Jorge Cárdenas Siu, hasta entonces jefe del área UCI en el Hermilio Valdizán. Les deben sus honorarios desde agosto, explicó.
Precisamente por esos días salió de alta el paciente que llegó cargando su balón de oxígeno desde Huánuco poco después de Navidad, y que la jefa de Comando Covid del Hospital de Tingo María identificó como el primero de la segunda ola. De la pequeña ciudad donde trabaja Panduro se pueden aprender algunas lecciones.
La estrategia de Tingo María
“En Huánuco la segunda ola ya es peor que la primera”, concluyó Marco Sifuentes en La Encerrona al revisar la data del Sinadef que sistematizó Parra Wong hasta el 19 de enero. Ese día, la líneas roja de fallecidos mostraba cómo se había superado el pico más alto de la primera ola, en julio.
El director regional de salud César Torres dice a Sudaca que en diciembre pidió al Ministerio de Salud (Minsa) una planta de oxígeno. Este medio consultó al Minsa, pero al cierre de la nota no recibió respuesta al respecto. “Tiene que haber una planta o hasta dos si es posible. Estamos de subida. El peor escenario para febrero-marzo es que pueda tener 1.800 muertos. No voy a esperar que suceda”, afirma.
Recién este último fin de semana el Minsa hizo llegar oxígeno a Huánuco. “Nos están mandando concentradores de oxígeno, lo agradezco. Nos han mandado 50 balones [de oxígeno], lo agradezco; pero eso es insuficiente, replica César Torres. “Ayuda pero no resuelve el problema”, concluye.
En medio de la desgracia regional, el hospital de Tingo María, donde trabaja Panduro, aún no colapsa.Tiene un médico intensivista de planta y otros tres (uno de Pucallpa, dos de Huánuco) que asisten a la UCI intercaladamente. Panduro los apoya. “Sí, tenemos varios pacientes que son de afuera, que al no encontrar cama en Huánuco donde era su centro de referencia, empezaron a llegar acá”, confirma ella. ¿Por qué?
Sin que lo plantee así, queda claro con base en su testimonio que la adquisición de equipos de alto flujo de oxígeno y adelantarse en la apertura de camas previendo una mayor demanda han sido las medidas clave.
El alto flujo de oxígeno es un tratamiento intermedio entre el soporte de oxígeno de bajo flujo y la ventilación mecánica. Se parece a la cánula binasal pero brinda el oxígeno con mayor fuerza. A diferencia de la intubación, el alto flujo es un tratamiento menos invasivo y con menos probabilidad de secuelas. “Nosotros tenemos una forma de ver [un índice] si un paciente va a responder al alto flujo o no, porque también es importante no retrasar la intubación en caso el paciente la necesite”, precisa Panduro.
El presidente de la Sociedad de Medicina Intensiva (SOPEMI) cuenta a Sudaca que en setiembre ellos propusieron al Minsa implementar las “Salas de alto flujo” a nivel nacional, justamente como un espacio previo a la intubación. “Nosotros presentamos la Guía de Manejo de Pacientes Covid, […] en la guía incluimos la necesidad de implementar dichas salas”, dice.
Valverde sostiene que en el documento solicitaron la adquisición de 2.500 equipos de alto flujo y que no recibieron respuesta al respecto. Según un mapeo realizado en diciembre por la SOPEMI, solo hay alrededor de 500 equipos a nivel nacional, más de la mitad en Lima. En las regiones casi no se encuentran.
Pero sí en Tingo María. El hospital en el que trabaja Panduro hoy tiene 10 equipos de alto flujo que han llegado de distintas maneras: adquisiciones propias, donaciones de Médicos sin Fronteras o del mismo personal médico e, incluso, hay uno traído personalmente por un paciente. “Nos ha ayudado a cortar la lista de pacientes que necesitan ventilación [intubación]”, dice ella.
“Al menos en mi UCI está salvando vidas”, asegura la doctora. Los tratamientos con alto flujo de oxígeno, además, no requieren de un intensivista que los conecte y dan más margen de maniobra a las enfermeras: una puede manejar más de dos personas a la vez.
Valverde recuerda que cuando empezó la pandemia estos equipos escaseaban en buena cuenta por las compras masivas que otros países vecinos como Chile y Colombia habían realizado. Ciertamente, el vecino del sur anunció en mayo último a la oxigenoterapia de alto flujo como nuevo método adoptado para tratar pacientes COVID-19. Un camino que la experiencia de Tingo María y la opinión experta de la SOPEMI indican como adecuado.
En diciembre, lo normal en el Hospital de Tingo María era ya casi no tener pacientes Covid-19. Máximo uno o dos en UCI, frente a las 8 camas con las que contaba esa unidad. Hoy, con la segunda ola acercándose a la cresta, tiene todas sus camas UCI copadas: ahora son 9 con ventilador mecánico y 10 con alto flujo (en el trabajo de campo han generado esa denominación: “cama UCI con alto flujo”). Hasta el último miércoles 27, el hospital donde trabaja Panduro no tenía lista de espera para intubación, a diferencia de su par de Huánuco capital.

Además, alrededor de treinta camas de hospitalización (no UCI) están aún libres. Aparte de ellas, el viernes pasado el personal médico habilitó, en otro ambiente del hospital, más camas como precaución. Su suministro propio aún abastece sus ventiladores mecánicos y máquinas de alto flujo, y cuentan además con más de 300 balones de oxígeno.
Las pruebas rápidas, una trampa mortal
Otra arista importante de la experiencia de Tingo María es haber aprendido a convivir con las pruebas rápidas. Estas fueron casi tan nocivas como el propio virus durante la primera ola. Los falsos negativos hicieron que muchos pacientes perdieran días valiosos y que la muerte fuese la ganadora constante. En el Hospital de Tingo María aún las usan. Parte de su estrategia ha sido aprender a lidiar con los resultados falsos. Pero no siempre es posible. Y es que aparte de los falsos negativos, también se encuentran los falsos positivos.
—Como tenemos contadas las pruebas de antígenos, tenemos que ver a qué casos sí les tomamos y a cuáles no”.
—¿Desde cuándo tienen las pruebas de antígenos?
—Recién, a finales de 2020, inicios de este año. Pero igual, como le digo, son restringidas.
La coordinadora del Comando Covid recuerda, por ejemplo, cómo una familia no pudo despedirse de su ser querido. Un paciente que aunque había fallecido por una causa diferente a la Covid-19, tenía un resultado positivo en su prueba rápida realizada a su ingreso al nosocomio.
“Cuando un paciente fallece teniendo prueba rápida positiva, se aplica todo el protocolo Covid, que implica que no lo pueden trasladar, que ven al paciente antes de que se cierre la bolsa con cremallera, y que luego se lo lleve la funeraria”, precisa la doctora.
Aunque sí logró aplicarle una prueba de hisopado, el resultado del laboratorio tardaba en llegar. “Era el tío de una técnica [de enfermería] de acá. Yo estaba a la espera [del resultado]. ¿Dónde está el hisopado?, ¿dónde está el hisopado? [pensaba]. Sabía que el hisopado le iba a salir negativo. La familia obviamente quería velarlo. Al final el hisopado salió negativo, pero tarde”. El resultado llegó horas después de que se lo llevase la funeraria, contó la médica a Sudaca. Recuerda que fue frustrante.
“Muchos piensan que cuando sale la prueba rápida positiva, vas a contagiar. Pero no. Simplemente ya hiciste la enfermedad, le dejó respuesta inmunológica a tu organismo y nada más. Eres una persona sana”, explicó el médico Jesús Valverde. “Ha sido un gran error tomar la prueba rápida como un símbolo de diagnóstico precoz o de tomar decisiones en el campo hospitalario”, agregó.
Pero están también los pacientes que pasan a hospitalización y que deben pasar antes por una prueba de descarte. “Pasa que la prueba rápida te puede dar falsos negativos los siete primeros días. En los días donde más contagias, te sale negativo. Y tú pasas a ese paciente a piso, diciendo que no va a contagiar, y es el que más puede hacerlo”, explicó Panduro. “Y al que sale positivo, que seguramente ya está dejando de contagiar, a ese le tienes más temor”, agregó. El personal médico ya ha aprendido a vivir con esa incertidumbre, con la decisión de extremar los cuidados que previenen el contagio.
Entre noviembre y diciembre, cuando el hospital llegó a albergar un solo paciente en UCI, ocurrió algo que Panduro todavía recuerda. Era un hombre de 45 años llegó a estar tres meses con ellos. Lograron extubarlo, pero no logró vencer la Covid-19 y falleció. Ella fue quien convivió con él por más tiempo.
“Para nosotros era un paciente muy querido, luchamos muchísimo por él. Siempre tuvimos la esperanza de que volviera a casa. Llegó a ser, en un momento, el único paciente que teníamos en la UCI, entonces toda nuestra energía se iba para él”, cuenta. “Lamentablemente, el mismo coronavirus lo dejó muy secuelado. Era un pulmón ya muy maltratado, que al final hizo una complicación y no resistió”.
Por más éxito que haya conseguido el hospital de Tingo María con los tratamientos de alto flujo de oxígeno, sobreponerse a esos escenarios ha sido parte del aprendizaje del equipo médico. Sudaca se ha mantenido en comunicación con Panduro los últimos días. “En la UCI (por pandemia)”, precisa su ubicación en su cuenta de Twitter. Por ahora, este medio la deja cumplir con su importante labor.